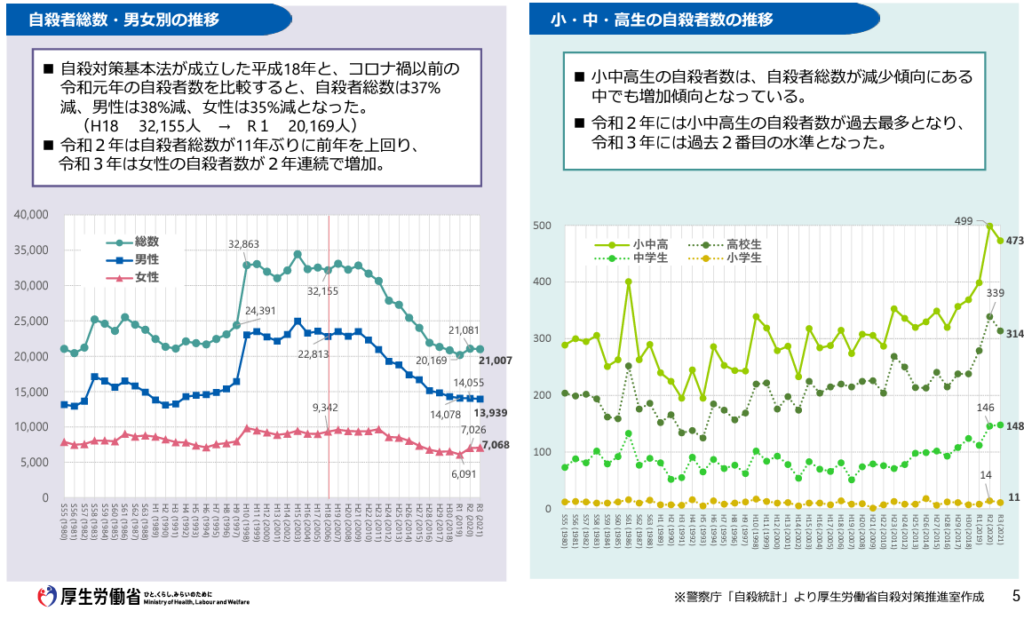
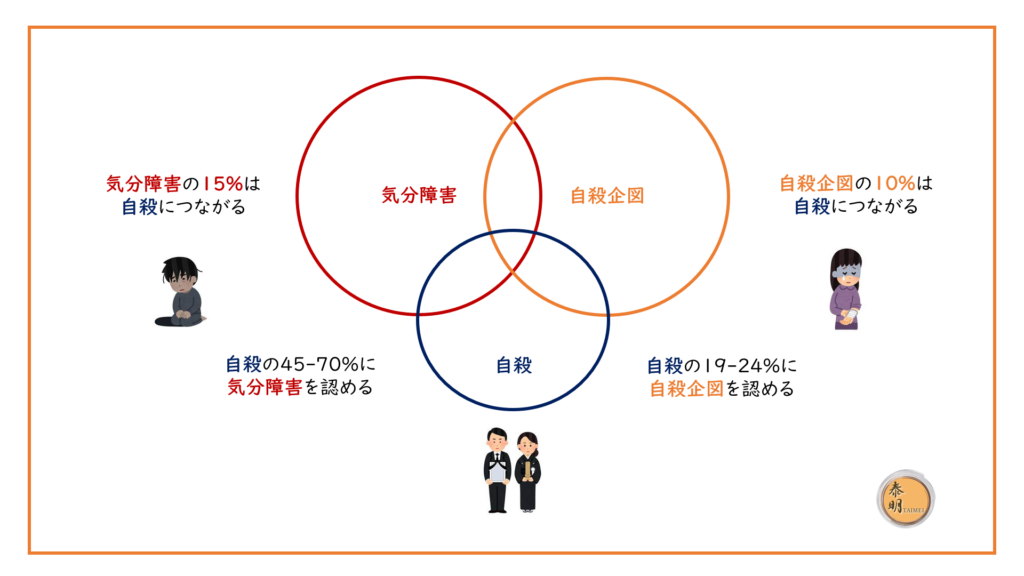
自殺の多くは、人生のストレスがその人物の「対処能力」を越え、「危機状態(健康・病気、経済・生活、家庭・人間関係、職務・職場の問題など)」に陥った時「衝動的」に行われます。精神医学的には「躁うつ混合状態(不安・焦燥、刺激性・興奮など)」や「アルコール依存・乱用」が背景にあると考えられています。具体的な兆候として下記が挙げられます。


- うつ病・躁うつ病などの精神疾患、ただし、うつ病の治療薬には上記、不安・焦燥、刺激性・興奮を増悪するものもあるため、安易な抗うつ薬の処方や慎むべきであり、専門医による正確な診断・治療が求められます。2000年代・前半、あるSSRIが「うつはこころの風邪」というキャンペーンとともに、非専門医(内科医や研修医など)により処方され、自殺企図・未遂が多発しました。現在もSNRIが整形外科やペインクリニックなどにて、慢性疼痛薬として多用されていることは、憂慮すべき事態と考えます。
- アルコール依存・乱用、基礎疾患として多くは「躁うつ病」が認められますが、これにアルコール依存・乱用が併発することにより、現実見当識を欠如し、さらに「衝動性」が高まり、時に「意識障害」を呈し「致命的」な自殺企図を行います。
- 事故傾性、致命的な自殺企図を行いませんが、人生に夢や希望を失った、主に中高年者が、慢性的な精神疾患・身体疾患を積極的に治療することなく、ある意味、自暴自棄となり「消極的」な自殺企図を行っている状態です。このような人物は「単身生活」であることが多く、他者との人間関係も希薄で、本人の病状や異常に気づくことが困難です。この結果、血縁・地縁などが薄れた昨今、家族・親戚・近隣の住民に気づかれないまま、自宅で「孤独死」することが増えているのです。

- 喪失体験、離婚・失業・罹患など、本人がこれまで頼りにしてきた人物や生きがいとしてきた職業などを失ったり、不治の病に罹患し、絶望に陥ると「生きる希望」を失い、積極的・消極的に自殺を考えるものです。

- 本人が事前に自殺企図を「示唆する言動」を発していることも少なくありません。例えば、自殺をほのめかす発言、自殺企図のための情報・手段の収集、具体的な実行計画などです。これらは、見逃されることが多いのですが、自殺企図された後に「そう言えば・・・」と周囲の方々は思い返し「あの時、助けてあげていれば…」と後悔されます。

自殺の高リスク者・まとめ
45歳以上、男性、配偶者と離婚・死別、失業、対人関係の葛藤、家族内の混乱
慢性疾患、心気症(妄想)、物質依存、うつ病、精神病、人格障害、物質乱用、絶望
長期の自殺念慮、複数回の自殺企図、計画的な自殺企図、致命的な自殺企図、罪業的(妄想)
職務の不定、洞察力の低下、感情の逸脱、内向性、孤立、単身生活など
世界へ目を転じると、毎年 約80万人が自殺していると報告されています(WHO)。このうち約75%は「低所得・中所得国」にて生じており「貧困」が主要因と推測されます。一方「高所得国」では上記のような「精神疾患」や「社会的要因」が主要因であると推測されます。日本は現在「高所得国」に分類されますが、自殺率はとても高く、G7(主要国首脳会議)において人口10万人あたり、日本(25.5)>フランス(17.5)>ドイツ(13.5)>カナダ(11.7)>アメリカ(10.4)>イギリス(7.5)>イタリア(7.1)と報告されています。この理由は様々論じられていますが、社会構造として「人々が生きづらい社会的な悪条件や困難が多い」「人々へ悪条件が複合的・連鎖的にのしかかる構造が放置されている」という意見が挙げられています。
世界では「貧困」が主要因と推測されていますが、実は「医師」の自殺率も高いことが認められており、アメリカでは毎年約300-400人の医師が自殺しており、特に女性医師の自殺率は他の職種の2.5-4.0倍高いことが報告されています。自殺した医師もうつ病・アルコール依存などに罹患しており、職業上、致死性の薬物摂取によることが多いとことが認められております。
専門医では、残念ながら、精神科医の最も自殺率が高く、1967-1972年の5年間、アメリカの医師の死亡者18730人のうち自殺者593人をPittsらが解析したところ、精神科医は予想数の2倍自殺していたそうです。精神科医が他科の医師よりストレスの多い生活を送っているエビデンスはなく、気分障害およびそれに続発したアルコール関連障害により生じたと考えられ、さらに、Pittsらの試算によると精神科医の1/3は気分障害に罹患、その数は一般人口の3倍、気分障害に罹患した医師が精神科を専門にしているのではないかと推論しています。なお、日本では平成18年まで医師の自殺者が公表されてきましたが、以降は「医療保健従事者」と総括され、実態不明となっております。
日本の風潮として、自殺でも警察が死亡を確認「死体検案書」を作成しない限り、病院へ救急搬送された場合「死亡診断書」には「薬物中毒」「多臓器不全」など記載、遺族の心情など思いやり「自殺」としないことが多いです。また「自殺」と診断すると「生命保険金」が下りないこともあり、これは保険会社の経営を考えると複雑な問題です。
自殺対策要綱
1. 地域レベルの実践的な取組の強化
2. 国民一人ひとりの気づきと見守り
3. 自殺総合対策の推進に資する調査研究など
4. 自殺対策に関わる人材の確保・養成・資質の向上
5. 心の健康を支援する環境の整備と心の健康づくりを推進する
6. 適切な精神保健医療福祉サービス
7. 社会全体の自殺リスクを低下
8. 自殺未遂者の再度の自殺企図を防ぐ
9. 遺された人々への支援
10. 民間団体との連携強化
11. 子ども・若者の自殺対策をさらに推進
12. 勤務問題による自殺対策をさらに推進
13. 女性の自殺対策をさらに推進

















